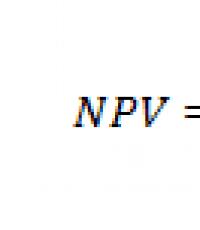Проблемы в сфере здравоохранения рф. Социальные проблемы здравоохранения
Несмотря на заметную активизацию в последнее время действий федеральных и региональных органов власти, направленных на повышение эффективности системы здравоохранения, предпринимаемые усилия не привели к преодолению структурных проблем. Главная из этих проблем - недостаточный уровень развития первичной медико-санитарной помощи, ее неспособность ответить на новые вызовы системе здравоохранения, связанные с растущим распространением хронических заболеваний, а также множественных заболеваний, обусловленных постарением населения. Эти вызовы диктуют необходимость расширения комплекса мероприятий по активному наблюдению за больными для недопущения обострения заболеваний, снижения частоты вызовов скорой медицинской помощи, снижения нагрузки на стационар.
Существуют многочисленные эмпирические доказательства высокой эффективности правильно организованной первичной медицинской помощи: в странах с сильной общей врачебной практикой относительно ниже объемы специализированной помощи в расчете на одного жителя, ниже показатели общей смертности и смертности от наиболее распространенных заболеваний. В этих странах действует менее затратный тип функционирования здравоохранения, позволяющий достигать более высоких показателей здоровья на единицу затрат из государственных и частных источников.
Состояние первичной медико-санитарной помощи (ПМСП) является одной из наиболее сложных проблем российского здравоохранения. Количественный аспект этой проблемы - сокращение численности участковых врачей и врачей общей практики. После введения в 2005 г. надбавок участковым врачам их число несколько выросло, а затем вопреки ожиданиям стало уменьшаться, причем сокращение не компенсировалось ростом числа врачей общей практики (рис. 12).
Дефицит врачей участковой службы оценивается разными экспертами на уровне 25-30 %. Во всех регионах страны отмечается низкая укомплектованность штатных единиц участковых врачей и участковых педиатров. Размер участков во многих существенно превосходит рекомендуемые нормативы.
Отмеченная тенденция является результатом чрезмерной специализации врачей и соответствующего сужения лечебных функций врачей участковой службы, снижения их ответственности за здоровье постоянно наблюдаемого населения. Этот процесс начался еще в прошлом веке и продолжается до сих пор. Аналогичный процесс специализации врачебной деятельности идет и в других развитых странах, но гораздо медленнее, чем в России. Доля врачей участковой службы (участковых терапевтов и педиатров, врачей общей практики) в общей численности врачебных кадров в нашей стране снижается. Она остается существенно ниже, чем в западных странах (10,53 % в 2012 г. против 47 % в Канаде и Франции, 29 % в Великобритании) (табл. 3).
Таблица 3 - Динамика доли врачей общей практики в отдельных странах ОЭСР и врачей участковой службы в России в общем числе врачей в 2000-2012 гг., %
|
Великобритания |
||||||
|
Германия |
||||||
Качественный аспект проблемы участковой службы - ограниченные функции этих врачей. Профилактика заболеваний развивается, но ее масштабы все еще недостаточно велики, чтобы заметно повлиять на показатели здоровья населения. Серьезной проблемой является слабое развитие вторичной профилактики, имеющей целью сократить частоту обострений хронических заболеваний. Врачи поликлиник далеко не всегда знают своих "хроников", наблюдение за ними ограничивается небольшим кругом мероприятий. В результате велика частота обострений заболеваний, повышается нагрузка на службу скорой медицинской помощи и стационар.
Анализ российских и зарубежных тенденций дает основания для вывода о том, что проблемы ПМСП в нашей стране сдерживают реформы в других секторах здравоохранения. Вполне оправданное для системы здравоохранения частичное перемещение медицинской помощи из стационаров в амбулаторное звено и превращение стационаров в центры оказания сложной и высокотехнологичной помощи в значительной степени тормозится слабым кадровым обеспечением и невысокой квалификацией врачей амбулаторного звена.
Именно поэтому необходимо провести глубокую реформу ПМСП - как условие реализации других приоритетов модернизации здравоохранения . Без такой реформы снижается эффективность всех других новаций в системе: структурная эффективность практически не повышается, население слабо ощущает результаты преобразований.
Оценивая вектор изменений в системе финансирования российского здравоохранения, уместно заметить, что в западноевропейских странах со страховой моделью доля расходов системы ОМС в общем объеме государственного финансирования здравоохранения уже в конце 1990-х гг. составляла 70-85 %. Постсоветские страны Центральной и Восточной Европы также вышли примерно на эти параметры одноканальной системы финансирования. Например, в Эстонии данный показатель в середине нулевого десятилетия составлял 85 % . В России пока этот показатель (54 %) заметно меньше, то есть уровень консолидации государственных средств ниже.
В нашей стране из бюджетных средств продолжает финансироваться оказание социально значимых видов медицинской помощи (больным туберкулезом, психическими заболеваниями, ВИЧ инфицированным и т.д.), лекарственное обеспечение определенных категорий населения, инвестиции в медицинское оборудование и медицинские здания. Следует ли сохранить такое положение, или продолжить переход на одноканальную систему финансирования медицинской помощи? В условиях экономического кризиса постановка вопроса о развитии одноканального финансирования не оправдана. Этот процесс, как показывает практика, сопряжен с перераспределением не только средств, но и управленческих функций между органами исполнительной власти и фондами ОМС. Решать эти проблемы в условиях кризиса очень непросто, да и любая ошибка в перераспределении средств по субъектам финансирования может усугубить и без того сложное экономическое положение медицинских организаций. Но по мере улучшения экономической ситуации дальнейшее развитие одноканального финансирования должно стать частью системных реформ в отрасли. Целесообразно продолжить переход на одноканальную систему финансирования отрасли прежде всего в части расходов на медицинское и диагностическое оборудование, а также затрат на расходные материалы. Сегодня основная часть инвестиционных расходов (свыше 100 тыс. руб.) покрывается из бюджета, что снижает экономическую ответственность учреждений за их рациональное использование, сдерживает участие частного медицинского бизнеса в системе ОМС (они самостоятельно покрывают эти расходы, поэтому оказываются в неравном положении). При этом предельный размер инвестиционных расходов, включаемых в тариф в системе ОМС, ни разу не пересматривался после принятия закона об ОМС (2011 г.), хотя цены на оборудование за эти годы существенно повысились.
Ситуация, при которой основная часть оборудования и расходных материалов закупается за счет бюджета одними субъектами системы (органами управления здравоохранением всех уровней), а медицинская помощь, для оказания которой они используются, оплачивается другими субъектами (фондами ОМС и страховыми медицинскими организациями), неизбежно создает дисбалансы между инвестициями и планируемыми объемами помощи. В рамках системы ОМС легче согласовывать планирование инвестиций и объемов помощи.
"Советник бухгалтера в здравоохранении", 2009, N 3
На сегодняшний день приходится констатировать, увы, несовершенство отечественной системы обязательного медицинского страхования. В рамках данной статьи рассмотрены проблемы гарантий прав пациента при обращении в медицинские учреждения.
Для реализации приоритетного национального проекта "Здоровье", а также Концепции развития здравоохранения до 2020 года необходимо выявить и проанализировать существующие проблемы реализации и защиты прав граждан, возникающие в правоприменительной практике, а также принять необходимые меры для совершенствования нормативной базы.
Конституция РФ гарантирует каждому человеку право на охрану здоровья и медицинскую помощь. При этом в государственных и муниципальных учреждениях здравоохранения медицинская помощь гражданам оказывается бесплатно. В развитие указанных положений Конституции РФ 22 июля 1993 г. Верховным Советом РФ были приняты Основы законодательства РФ об охране здоровья граждан (далее - Основы законодательства), где закреплено, что все граждане России обладают неотъемлемым правом на охрану здоровья. Это право обеспечивается предоставлением населению доступной медико-социальной помощи.
Гарантированный объем бесплатной медицинской помощи предоставляется гражданам в соответствии с программой государственных гарантий оказания гражданам бесплатной медицинской помощи, которая ежегодно утверждается Правительством РФ. Данная программа определяет виды, нормативы объема медицинской помощи, нормативы финансовых затрат на единицу объема медицинской помощи, подушевые нормативы финансирования, а также порядок и структуру формирования тарифов на медицинскую помощь и содержит перечень видов заболеваний, при которых гарантированно оказывается бесплатная медицинская помощь. Перечень заболеваний составляется на основе Международной статистической классификации болезней и проблем, связанных со здоровьем. Десятый пересмотр. Женева, 2005 (МКБ-10) (утв. Приказом Минздрава России от 27.05.1997 N 170) и содержит все виды заболеваний, известные современной медицине, по которым гражданам должна оказываться бесплатная медицинская помощь.
Так, в Постановлении от 05.12.2008 N 913 Правительство РФ определило на 2009 г. Программу государственных гарантий оказания бесплатной медицинской помощи. В частности, нормативы финансовых затрат на единицу объема оказываемой медицинской помощи определены в следующих размерах:
- на 1 вызов скорой медицинской помощи - 1710,1 руб. (в 2008 г. - 1213,3 руб.);
- на 1 койко-день в больничных учреждениях - 1380,6 руб. (в 2008 г. - 758,9 руб.).
А Письмом от 31.12.2008 N 10407-ТГ Минздравсоцразвития разъяснило некоторые вопросы формирования и экономического обоснования соответствующих территориальных программ госгарантий. Так, для экономического обоснования расходов на неотложную медпомощь рекомендовано использовать усредненные показатели в расчете на одного жителя в год: 0,96 посещения, в том числе 0,9 посещения учреждений здравоохранения и 0,06 посещения на дому. Расчетная стоимость одного посещения в среднем (включая затраты на медикаменты и изделия медицинского назначения) составляет 323,0 руб. (229,0 руб. - в учреждении, 1169,4 руб. - на дому).
Формирование рыночных отношений поставило государство перед необходимостью поиска других источников финансирования системы здравоохранения помимо бюджетных ассигнований. С принятием 28 июня 1991 г. Закона РФ N 1499-1 "О медицинском страховании в Российской Федерации" (далее - Закон о медицинском страховании), которым была введена система обязательного медицинского страхования, в России начался процесс непосредственного реформирования системы здравоохранения.
Главной целью преобразований стали повышение эффективности использования имеющихся ресурсов, улучшение качества лечебной помощи, усиление профилактической работы, устранение фактического неравенства доступа к квалифицированной медицинской помощи в зависимости от места проживания и уровня доходов граждан. В качестве основы была принята система социального страхования: обязательного и добровольного медицинского страхования.
Внедрение системы обязательного медицинского страхования исходило из главной задачи - получения дополнительных источников финансирования и улучшения качества медицинского обслуживания граждан в рамках соответствующих конституционных гарантий.
Реализация страховых принципов позволила сформировать новые методы медико-экономической оценки предоставляемой медицинской помощи, созданные в противовес традиционной системе ведомственного контроля, существовавшей многие десятилетия. А главное, появился неизвестный ранее институт прав пациента как потребителя медицинской помощи.
Однако недостатки Закона о медицинском страховании, а также непоследовательность его реализации создали серьезные проблемы и нежелательные тенденции в сфере здравоохранения. А правоприменительная практика показала недостаточную регламентированность важнейших элементов системы обязательного медицинского страхования.
Высшие должностные лица осознают актуальность и необходимость скорейшего разрешения проблем модернизации и развития отечественного здравоохранения.
Президиумом Совета при Президенте РФ по реализации приоритетных национальных проектов 21 декабря 2005 г. были утверждены основные мероприятия и параметры приоритетного национального проекта "Здоровье", который включает в себя два основных направления: "Развитие первичной медико-санитарной помощи" и "Обеспечение населения высокотехнологичной медицинской помощью".
Цель данного проекта - сохранение и укрепление здоровья населения России на основе формирования здорового образа жизни и повышения доступности и качества медицинской помощи, что, в свою очередь, приведет к увеличению продолжительности жизни и увеличению рождаемости в стране.
Кроме того, разработанная в соответствии с посланием Президента РФ Концепция развития отечественного здравоохранения до 2020 года предусматривает механизмы, обеспечивающие ответственность врачей и медицинских организаций за качество и результаты работы, а также поэтапный переход на полный тариф на медицинские услуги и на оказание всего объема медицинской помощи в рамках Программы государственных гарантий оказания гражданам РФ бесплатной медицинской помощи через систему обязательного медицинского страхования.
Устранение недостатков системы здравоохранения позволит создать дополнительные гарантии прав граждан в сфере обязательного медицинского страхования.
Статус пациента
Одной из основных представляется проблема регламентирования статуса пациента. Именно пациент является системообразующим субъектом здравоохранения, поскольку вокруг него образуются все формы деятельности, все возможные варианты взаимоотношений.
В силу ст. 30 Основ законодательства при обращении за медицинской помощью и ее получении пациент имеет право:
- на уважительное и гуманное отношение со стороны медицинского и обслуживающего персонала;
- выбор врача с учетом его согласия, а также выбор лечебно-профилактического учреждения в соответствии с договорами обязательного и добровольного медицинского страхования;
- обследование, лечение и содержание в условиях, соответствующих санитарно-гигиеническим требованиям; облегчение боли, связанной с заболеванием и (или) медицинским вмешательством, и многое другое.
Больной человек - личность с ослабленной способностью бороться за соблюдение и защиту своих прав. В тяжелой жизненной ситуации его единственной целью является скорейшее выздоровление, а вопрос защиты нарушенных прав уходит на второй план. Именно по этой причине необходима защита, а также более детальная регламентация закрепленных в ст. 30 Основ законодательства прав пациента. На сегодняшний день на разных уровнях государственной власти существуют должностные лица, прямой обязанностью которых является непосредственно контроль за соблюдением прав граждан (в том числе и пациентов), а в случае нарушения этих прав - защита их интересов. В первую очередь это должностные лица медицинских организаций, органов управления здравоохранением и медицинским страхованием. Однако наличие пробелов в законодательстве делает такую помощь менее эффективной.
Неосведомленность гражданина о своих правах
Практика показывает, что пациенты в большинстве случаев, обратившиеся за медицинской помощью в государственные или муниципальные учреждения здравоохранения, толком так и не знают, что такое обязательное медицинское страхование и какие у них есть права как у застрахованных лиц, какие услуги им должны предоставляться бесплатно, а за какие необходимо платить.
Данная проблема обусловлена сложностью системы отношений и относительной новизной института обязательного медицинского страхования. А разделение полномочий в области охраны здоровья между Российской Федерацией, ее субъектами и местным самоуправлением и, соответственно, источников финансирования еще больше усложняет систему здравоохранения РФ.
Первичную помощь пациент получает исходя из определения в месте первого обращения к медицинскому работнику: чаще всего это врачи муниципальных поликлиник или скорой помощи. При необходимости медицинской помощи, требующей специальных методов диагностики и лечения, пациенту оказывается специализированная помощь в условиях поликлиники или стационара. Однако разобщенность в деятельности систем здравоохранения, в том числе "разделенность" финансирования по уровням, создает трудности при лечении больных, невозможность соблюдения требований этапности и преемственности при осуществлении лечебно-диагностического процесса.
В условиях явной недостаточности источников формирования муниципального бюджета муниципальная система здравоохранения является крайне финансово неустойчивой и зависящей от бюджета субъекта РФ. Органы же государственной власти субъекта РФ, будучи заинтересованными в развитии и финансировании своих учреждений здравоохранения, перекладывают ответственность за финансирование муниципальных учреждений здравоохранения на органы местного самоуправления. Все это приводит к низкому уровню оказания первичной медико-санитарной помощи населению.
На наш взгляд, решить эту проблему поможет лишь разработка кардинально новой концепции и методики составления перечня платных и бесплатных ресурсов социальной сферы, предоставляемых населению.
Многоступенчатость управления
Разобщенность в управлении системой здравоохранения тоже создает ощутимые трудности. Законодательное разделение системы здравоохранения страны на государственную, муниципальную и частную, а также предоставление большого круга полномочий субъектам РФ в данной сфере приводит к разобщенности и неуправляемости в здравоохранении. Кроме того, разделение полномочий между Федерацией и субъектами означает принятие каждым субъектом РФ самостоятельной территориальной программы государственных гарантий оказания бесплатной медицинской помощи на год.
Безусловно, отсутствие единой программы государственных гарантий, действующей на всей территории РФ, а также отсутствие фактического единства системы здравоохранения негативно влияют на информированность граждан о предоставленных им правах в сфере обязательного медицинского страхования.
Страхование ответственности
Нельзя не отметить другую немаловажную проблему - отсутствие обязательного страхования профессиональной ответственности медицинских работников.
Одной из характерных черт медицинской деятельности является высокая степень риска и однозначная непредсказуемость медицинского воздействия. В условиях роста числа исков от пациентов, связанных с возмещением вреда, причиненного им в процессе медицинского вмешательства, а также увеличения сумм требуемых компенсаций возникает острая необходимость страхования гражданской ответственности, связанной с профессиональной медицинской деятельностью.
Пункт 7 ст. 63 Основ законодательства предусматривает право медицинских и фармацевтических работников на страхование профессиональной ошибки, в результате которой причинен вред или ущерб здоровью гражданина, не связанный с небрежным или халатным выполнением ими профессиональных обязанностей.
К сожалению, данная норма не получила дальнейшего развития ни в законодательстве об охране здоровья населения, ни в подзаконных актах.
Однако стоит отметить, что отсутствие норм отраслевого законодательства не является неустранимым препятствием на пути внедрения страхования гражданской ответственности в медицинскую практику, поскольку данный вид страхования есть не что иное, как один из частных случаев страхования ответственности за причинение вреда, достаточно подробно урегулированного гл. 48 ГК РФ, Законом РФ от 27.11.1992 N 4015-1 "Об организации страхового дела в Российской Федерации" и т.д.
Страхование гражданской ответственности направлено прежде всего на материальную защиту потерпевших. Пациенту, которому в результате медицинского вмешательства причинен вред здоровью или жизни, важно не наказать медицинского работника, а найти средства к существованию, так как нередко из-за ошибки происходит утрата трудоспособности. Поэтому страхование гражданской ответственности медицинских организаций и выплата потерпевшему страхового возмещения направлены не столько на защиту медицинских работников, сколько на обеспечение имущественных интересов пациентов, которые могут рассчитывать на быстрое получение материальной компенсации из фондов страховых компаний.
На сегодняшний день сформированная правовая база для страхования гражданской ответственности, связанной с профессиональной медицинской деятельностью, является вполне достаточной. Так что теперь все зависит от желания самих медицинских организаций и экономической заинтересованности страховых компаний.
Защита прав потребителя
Часть 2 ст. 30 Основ законодательства предусматривает право пациента в случае нарушения его прав обращаться с жалобой непосредственно к руководителю или иному должностному лицу лечебно-профилактического учреждения, в котором ему оказывается медицинская помощь, в соответствующие профессиональные медицинские ассоциации либо в суд.
Вопросы защиты и восстановления нарушенных прав пациентов регламентированы и другими законами, в числе которых Закон РФ от 02.07.1992 N 3185-1 "О психиатрической помощи и гарантиях прав граждан при ее оказании", Федеральный закон от 30.03.1995 N 38-ФЗ "О предупреждении распространения в Российской Федерации заболевания, вызываемого вирусом иммунодефицита человека (ВИЧ-инфекцией)".
Во всех названных нормативно-правовых актах за пациентом закрепляется право на обжалование неправомерных действий или бездействия работников медицинских учреждений. Процессуальный порядок защиты прав пациента предусмотрен действующим Гражданским процессуальным и Уголовно-процессуальным кодексами. Однако стоит заметить, что специфика процедуры реализации данного права пациента не урегулирована отечественным законодательством.
Качество медицинских услуг
Не меньшая проблема - отсутствие на федеральном уровне регламента по оценке и контролю качества предоставляемых медицинских услуг. В настоящее время нет единого федерального акта, раскрывающего понятие и содержание качества медицинских услуг. Это приводит к тому, что на практике пациент не в состоянии оценить качество оказанной ему помощи.
Тем не менее в ст. 6 Закона N 1499-1 предусмотрено право граждан на получение медицинских услуг, соответствующих по объему и качеству условиям договора медицинского страхования. А ст. 27 указанного Закона установлена ответственность медицинских учреждений за объем и качество предоставляемых медицинских услуг и за отказ в оказании медицинской помощи застрахованной стороне.
Таким образом, понятие "качество медицинских услуг" определяется лишь договором между сторонами (между застрахованным и страхователем, между страхователем и медицинским учреждением), в то время как оно "заслуживает" публично-правового закрепления.
По нашему мнению, необходимо внести новый подход в решение данного вопроса, а именно на федеральном уровне детализировать, что входит в понятие качественных медицинских услуг, а также создать независимую экспертную комиссию при территориальном фонде обязательного медицинского страхования.
Несмотря на то что данный вопрос урегулирован Приказом ФФОМС от 26.05.2008 N 111 "Об организации контроля объемов и качества медицинской помощи при осуществлении обязательного медицинского страхования", в то же время он требует значительной доработки в рамках совершенствования законодательства об обязательном медицинском страховании.
Отсутствие особого института досудебного урегулирования споров
На практике на сегодняшний день возникают споры между пациентами, медицинскими учреждениями и страховыми организациями по вопросам, связанным с оказанием медицинской помощи. Разрешать данные разногласия приходится в суде общей юрисдикции, в котором помимо данной категории дел рассматриваются споры, возникающие во всех отраслях отечественного законодательства. Судья должен разбираться во всех тонкостях и особенностях каждой отрасли права, что в силу объективных причин невозможно.
Поэтому возникает потребность в создании независимого института, который был бы способен рассматривать и разрешать споры в столь специфической сфере. Следовательно, представляется необходимым создание третейского суда медицинского страхования при территориальных фондах обязательного медицинского страхования.
Таким образом, в целях планомерного совершенствования системы здравоохранения и реализации поставленных задач в недавно принятой Концепции развития здравоохранения РФ до 2020 года необходимо в полной мере обеспечить реализацию и защиту прав граждан в данной сфере.
Материал подготовлен
специалистами
Центра методологии бухгалтерского учета
и налогообложения
Охрана здоровья населения является одной из важнейших задач, которую должно решать правительство. В последние годы система здравоохранения переживала и взлеты и падения. Связано это в первую очередь с экономическими кризисами и неизменно растущей инфляцией. Состояние системы здравоохранения оценивается за счет таких факторов как количество и уровень медицинских учреждений, процент смертности от болезней и наличие инноваций. Для объективной оценки ситуации в современной системе здравоохранения уделим внимание именно этим аспектам в данной статье.
Уменьшение количества медицинских учреждений
Многие российские эксперты сошлись во мнении, что в ближайшем будущем количество медицинских учреждений в стране продолжит снижаться. По их мнению, к 2021 году количество больниц в стране может снизиться до уровня 1913 года. Это не простое мнение, а основанный на фактах вывод.
Согласно официальной статистике (данные ЦЭПР), в период с 2000 до 2015 года количество государственных медицинских учреждений в РФ уменьшилось в 2 раза (с 10700 до 5400). В своем докладе группа аналитиков выразила мнение, что если правительство в таком же темпе продолжит закрывать муниципальные больницы (сегодня эта цифра - 353 за год), то к 2022 году их количество достигнет отметки в 3000 учреждений, что сопоставимо с 1913 годом.
Невероятными темпами снижается количество сельских медучреждений: из 4,5 тысяч осталось всего 400 больниц на всю Россию. Таким образом, доступность медицинской помощи для сельских и деревенских жителей свелась почти к нулю, за 40 - 60 км к фельдшеру поедет не каждый и только в экстренной ситуации, поскольку и скорой помощи ждать неоткуда.
Также за данный период сократилось количество больничных коек в стационарах до 1200 тысяч (снижение 27,5%). Хуже всего дела обстоят в сельской местности - здесь снижение достигло критической отметки - 40%. Данные подтверждаются фондом «Здоровье» и лично его директором Э.Гавриловым. Он озвучил печальный факт: только за последние 3,5 года количество больничных коек сократилось на 100 000.
Однако сокращение больничных коек не отражается на доступности и качестве медицинской помощи в стране. Эксперты настаивают, что ключевой показатель - количество госпитализаций. Он, как ни странно, растет. Так, за 2016 год в Москве было госпитализировано почти на 100 тысяч человек больше, чем за 2015 год. По мнению специалистов, каждая больничная койка должна быть загружена минимум на 85%. Если этот показатель ниже, от нее следует избавиться в целях экономии. Такая политика представляется рациональной, ибо оптимизация ресурсов есть ключ к процветанию.
Существует еще один нюанс. Когда в отдельно взятом регионе вспыхивает эпидемия какой-либо болезни (хотя бы банальный грипп) – количества больничных мест порой не хватает. Отсюда вывод – Россия приблизилась к критической отметке количества больничных коек на душу населения. Если динамика продолжится, либо по всей стране вспыхнет эпидемия, требующая госпитализации, то граждане столкнутся с дефицитом медицинской помощи. Оперативно восполнить недостаток в государственных медицинских учреждениях физически будет невозможно.
Снижение смертности от болезней
Согласно российскому центру исследований, в 2016 году сократилось количество смертей от основных заболеваний на 1,2% по сравнению с 2015 годом. Это подтверждает тот факт, что уровень оказания медицинской помощи в России, несмотря на все проблемы, находится на высоком уровне. В 2016 году сократилась смертность от следующих групп заболеваний:
- Органов дыхания - на 7,9%
- Органов пищеварения - на 3,4%.
- Системы кровообращения - на 2,6%.
- От злокачественных новообразований - на 0.6%
- От внешних причин – на 6,5%.
Переизбыток управленцев в системе здравоохранения
В департаменте здравоохранения города Чикаго (население 9 млн.) работает всего 8 человек. В такой же организации в Москве (население 15 млн.) - около 2000 человек. Явное численное превосходство управленческого аппарата наблюдается в российской столице, но выливается ли это в уровень медицины? Нет. В стране существует нехватка оборудования и бесплатных медикаментов.
Средняя зарплата чиновников Минздрава составляет 100 тысяч рублей. Если штат будет сокращен до 100 человек (что, кстати, все равно в 12,5 раз больше, чем в городе небоскребов), то ежемесячно будет экономиться сумма в 1900 х 100 000 = 190 000 000 рублей. На эти деньги можно купить 12 аппаратов МРТ (если говорить о простой модели Hitachi Airis Elite 0.3T стоимостью 16 млн. рублей).
Чем еще чреват избыток управляющего аппарата в системе здравоохранения? Во-первых, бюрократическими проблемами. Львиную долю времени врачи тратят на то, чтобы составлять различные отчеты, которые требует управленческая верхушка. Это время они могли бы потратить на помощь больным, вместо этого им приходится постоянно отчитываться перед своим руководством.
Правительство не жалеет денег на зарплаты руководства, зато в бюджете государства не хватает средств на обеспечения населения бесплатной медициной. Так, с 2014 года наблюдается спад финансирования системы здравоохранения:
- 2014 г. - бюджет системы здравоохранения составил 462 млрд. руб.;
- 2015 г. - 406 млрд. руб.;
- 2016 г. - 419 млрд. руб. В данный период времени была сильная инфляция, которая перекрывала увеличение на 13 млрд., поэтому динамика все равно отрицательная;
- 2017 г. - 389 млрд. руб.
Таким образом, можно заметить, что финансирование сферы здравоохранения сокращается быстрыми темпами. При этом министр здравоохранения РФ В. Скворцова 28 сентября 2017 года заявила, что федеральная часть бюджета в 2018 году увеличится на 18,3% и составит 460,3 млрд. руб. Однако будет ли проект бюджета утвержден Госдумой, неизвестно.
Отечественные инновации в сфере медицины
Несмотря на то, что в целом в России дела в системе здравоохранения обстоят не лучшим образом, это никак не отражается на уровне инноваций. Государство всегда славилось великими умами, поэтому даже в тяжелые для экономики годы, в РФ появляются какие-то новые открытия и полезные изобретения. В ТОП-5 медицинских инноваций в стране за 2017 год вошли:
- iГематолог.
Это экспертная система, позволяющая полностью расшифровать анализ крови, за счет чего диагностировать десятки видов заболеваний. Для этого человеку даже не придется выходить из дома. Все что требуется – ввести данные своего анализа крови на сайте. Взамен сервис предоставит исчерпывающую информацию о состоянии здоровья.
- Кнопка жизни.
Это некое подобие мобильного телефона, на котором лишь одна кнопка – экстренная помощь. Гаджет оборудован GPS навигатором, который с высокой точностью определяет местоположение человека. Данные поступают в круглосуточный сервисный центр, который связывается с МЧС и другими службами. Такая система призвана помочь пожилым людям и инвалидам, за которыми нет должного ухода.
- VitaVallis.
Это антимикробный сорбционный материал, разработанный томской компанией «Аквелит». Главное его предназначение – защита организма от различных инфекций и вирусов. Это потенциальная альтернатива антибиотикам. Принцип действия основан на естественном механизме подавления микробов внутри повязки. Иными словами, инфекция уничтожается не токсически (под действием антибиотиков) а за счет физических процессов.
- Oriense.
Это устройство для помощи людям с ослабленным зрением. Оно устанавливается на груди человека с целью анализа окружающей обстановки. Встроенный речевой адаптер мгновенно сообщает человеку о препятствиях, которые встречаются на его пути, и вариантах как их обойти. Компания Oriense является резидентом международного центра Сколково.
- 3D Bioprinting Solutions.
Российская лаборатория, которая уже долгие годы занимается разработкой технологии, позволяющей производить трехмерную биопечать. Говоря простыми словами – это технология, позволяющая печатать органы на высокотехнологичных 3D-принтерах. Первая демонстрация данного проекта в работе была проведена летом 2017 года.
Как и во всех развитых странах, в России работают отдельные кластеры, поддерживающие высокотехнологичные стартапы в сфере медицины. Инновации активно внедряются не только в различные сферы здравоохранения, но и в систему взаимодействия между врачом и пациентами. К примеру, сервис «Теледоктор», признанный лучшим стартапом 2014 года, позволяет получить удаленную консультацию от специалиста.
Заключение
Ситуация в системе здравоохранения РФ выглядит двояко: с одной стороны резко снижается количество медицинских учреждений, с другой - смертность от болезней сокращается и на регулярной основе появляются инновационные технологии, способные изменить жизнь человечества к лучшему. В целом наблюдается стремление правительства улучшить обстановку, мешает лишь экономический фактор - элементарная нехватка бюджета.
Проблемы здравоохранения и пути их решения КОЛЕСНИКОВ С.И. Зам.председателя комитета по охране здоровья Член президиума РАМН АКАДЕМИК РАМН Фонд ИСП и Р (Федорова) Москва,


УСЛОВИЯ ПРОГРЕССА В РОССИИ 1. Политическая воля руководителей государства и согласие бюрократов 1. Политическая воля руководителей государства и согласие бюрократов 2.Стабильное финансирование и предсказуемая налоговая политика 2.Стабильное финансирование и предсказуемая налоговая политика 3.Согласие в обществе 3.Согласие в обществе 4. Управление и подготовка кадров 4. Управление и подготовка кадров 5.Взаимодействие с передовыми партнерами и обмен опытом 5.Взаимодействие с передовыми партнерами и обмен опытом 6.Государственно-частное партнерство 6.Государственно-частное партнерство

Эффективность системы здравоохранения России Подушевые расходы бюджетов на здравоохранение место в мире. Подушевые расходы бюджетов на здравоохранение место в мире. По эффективности системы здравоохранения- 130 место (ВОЗ) По эффективности системы здравоохранения- 130 место (ВОЗ) Неудовлетворенность населения и врачей здравоохранением - более 60%. Неудовлетворенность населения и врачей здравоохранением - более 60%.

Реформирование здравоохранения- насущная необходимость: повышения уровня здоровья нации повышения уровня здоровья нации сохранения социальной стабильности в обществе сохранения социальной стабильности в обществе повышения качества медобслуживания до уровня развитых стран повышения качества медобслуживания до уровня развитых стран оптимизации госрасходов при повышении эффективности инвестиций оптимизации госрасходов при повышении эффективности инвестиций уменьшения структурных диспропорций (реструктуризация) уменьшения структурных диспропорций (реструктуризация)

1. Нет единой системы охраны здоровья- 3 автономные системы и различные типы учреждений (решается без достаточного финансирования). 1. Нет единой системы охраны здоровья- 3 автономные системы и различные типы учреждений (решается без достаточного финансирования). 2. Не сбалансированы госгарантии и финансовые ресурсы оказания бесплатной медпомощи, преимущественно финансируется стационарная помощь, нарастает объем платных услуг (не решается и перспективы неясны). 2. Не сбалансированы госгарантии и финансовые ресурсы оказания бесплатной медпомощи, преимущественно финансируется стационарная помощь, нарастает объем платных услуг (не решается и перспективы неясны). 3. Нет стимулирования инвестиций и платежей в здравоохранении для физ- и юрлиц, что не позволяет легализовать платежи (не решается). 3. Нет стимулирования инвестиций и платежей в здравоохранении для физ- и юрлиц, что не позволяет легализовать платежи (не решается). Проблемы здравоохранения:

4. Низкая мотивация руководителей и работников к улучшению качества работы, а страховщиков - к обеспечению интересов граждан (механизмы пока не созданы). 4. Низкая мотивация руководителей и работников к улучшению качества работы, а страховщиков - к обеспечению интересов граждан (механизмы пока не созданы). 5. Резкие различия доступности и качества медпомощи между субъектами РФ, муниципалитетами, в городе и на селе, бедных и богатых (решается частично). 5. Резкие различия доступности и качества медпомощи между субъектами РФ, муниципалитетами, в городе и на селе, бедных и богатых (решается частично). 6. Нет единого информпространства (реестр застрахованных, больных, мощностей, лекарств, телемедицины и др.)- решается 6. Нет единого информпространства (реестр застрахованных, больных, мощностей, лекарств, телемедицины и др.)- решается

7.Отсутствие элементов профессионального саморегулирования (не решается) 7.Отсутствие элементов профессионального саморегулирования (не решается) 8. Неразвито государственно-частное партнерство (не решается). 8. Неразвито государственно-частное партнерство (не решается). 9. Неразвитость общественных институтов контроля за системой здравоохранения (решается медленно и неэффективно). 9. Неразвитость общественных институтов контроля за системой здравоохранения (решается медленно и неэффективно). 10. Минимально участие граждан в сохранении своего здоровья. Нет эффективной системы воспитания, пропаганды и стимулирования здорового образа жизни (решается плохо). 10. Минимально участие граждан в сохранении своего здоровья. Нет эффективной системы воспитания, пропаганды и стимулирования здорового образа жизни (решается плохо). 11. Отсутствие реальной ответственности властей за состояние здоровья населения. 11. Отсутствие реальной ответственности властей за состояние здоровья населения.

Ресурсное обеспечение Устаревшая система подготовки кадров, как врачей, так и в особенности управленцев (менеджеров), работающих в социальной сфере (не имеющих медобразования) –не решается. Устаревшая система подготовки кадров, как врачей, так и в особенности управленцев (менеджеров), работающих в социальной сфере (не имеющих медобразования) –не решается. Нет развитой современной отечественной фарм- и медпромышленности (частично решается) Нет развитой современной отечественной фарм- и медпромышленности (частично решается)

Решения по преодолению кризиса в здравоохранении () 1. ДЛО 2. Монетизация льгот 3.Национальный приоритетный проект «Здоровье» 4. Реформа законодательства и нормативно-правовой базы. 5.Повышение страховых взносов и модернизация здравоохранения

ИТОГИ ПНП «ЗДОРОВЬЕ» Сохранено дополнительно 825 тыс. жизней граждан РФ (0,6% населения РФ). Но в гг. динамика в улучшении состояния здоровья населения РФ замедлилась

Причины замедления в улучшении состояния здоровья населения РФ Снижение роста расходов на здравоохранение в постоянных ценах Неудовлетворительный ответ сиcтемы здравоохранения на аномальные погодные и экологические условия летом 2010 г. Нерешенность ключевых проблем здравоохранения


Проблемы, требующие решения (до появления социальных протестов) Обязать все уровни власти навести порядок (очереди, платные услуги, хамство и др.) в медорганизациях, вплоть до отстранения от должностей управленцев муниципального и регионального уровней, руководителей, врачей. Обязать все уровни власти навести порядок (очереди, платные услуги, хамство и др.) в медорганизациях, вплоть до отстранения от должностей управленцев муниципального и регионального уровней, руководителей, врачей. Срочно организовать вместо ФАПов оснащенные офисы семейных врачей (фельдшеров) с приближением помощи к населению, разрешив оборот лекарств в этих точках без получения фармлицензии. Срочно организовать вместо ФАПов оснащенные офисы семейных врачей (фельдшеров) с приближением помощи к населению, разрешив оборот лекарств в этих точках без получения фармлицензии. Срочно увеличить финансирование системы и перевести все организации на отраслевые (стимулирующие) системы оплаты труда, используя для этого как модернизацию, так и прямое увеличение фонда оплаты труда. Срочно увеличить финансирование системы и перевести все организации на отраслевые (стимулирующие) системы оплаты труда, используя для этого как модернизацию, так и прямое увеличение фонда оплаты труда. Ввести социальные и иные льготы хорошо работающим медицинским работникам (премии, оплата коммунальных услуг, более широкое использование присвоения почетных званий и социальных поощрений). Ввести социальные и иные льготы хорошо работающим медицинским работникам (премии, оплата коммунальных услуг, более широкое использование присвоения почетных званий и социальных поощрений). Провести диспансеризацию работающего населения силами городских и региональных медорганизаций. Провести диспансеризацию работающего населения силами городских и региональных медорганизаций.

Ключевые проблемы, которые надо последовательно решить Рост бюджетного финансирования до 1000 US$ на душу населения в год (рекомендация ВОЗ). Не снижать бюджетной составляющей (!!!). Рост бюджетного финансирования до 1000 US$ на душу населения в год (рекомендация ВОЗ). Не снижать бюджетной составляющей (!!!). Осторожное введение стандартов и правил (не закрыть региональные медорганизации). Осторожное введение стандартов и правил (не закрыть региональные медорганизации). Резкое увеличение стимулирующих механизмов, зависящих от качества работы. Резкое увеличение стимулирующих механизмов, зависящих от качества работы. Создать систему подготовки и непрерывного образования остродефицитных дефицитных кадров, включая управленцев. Создать систему подготовки и непрерывного образования остродефицитных дефицитных кадров, включая управленцев. Подготовка социальных управленцев для муниципалитетов и субъектов Федерации, компетентных в сфере госполитики и последствий принятия управленческих решений. Подготовка социальных управленцев для муниципалитетов и субъектов Федерации, компетентных в сфере госполитики и последствий принятия управленческих решений. Введение строгой ответственности региональных властей за показатели медицинского обслуживания населения. Введение строгой ответственности региональных властей за показатели медицинского обслуживания населения.

17 Млрд. руб Млрд. руб 2010 год 2011 год 2012 год 2013 год % к 2010 % к 2011 % к Образование,451699,7 Здравоохранение,343389,9 Социальная политика,9 Физическая культура и спорт,02967,82690,1


ЗАКОНЫ (ПОПРАВКИ) ФЗ 94 О закупках для гос-и муниципальных Нужд (аукционы и котировки) ФЗ 217 О создании в НИИ и ВУЗах внедренческих фирм для коммер- циализации ИС О концессионных Соглашениях в Здравоохранении (Постановление Правительства) Переход на Страховые Платежи в ФОМС, ФСС и Пенсионный фонд О саморегулируемых организациях (СРО) (Единое врачебное Сообщество)

НОВЫЕ ЗАКОНЫ, поправки () О страховании ответственности медорганизаций Об охране Здоровья Граждан РФ О Государствен. (муници- пальных) учреждениях Закон Об ОМС Об обращении лекарств и и изменениях в ряд законов Об особых эконом. зонах

Интерференция новых законов () ФЗ 83 «О …бюджетных учреждениях» Об обращении лекарств Об образовании Закон «Об ОМС» (+ о лекарственном страховании?) Законы по распределению полномочий (МСУ и субъекты Федерации) «Об основах охраны здоровья граждан РФ»

Увеличение размера страховых взносов на ОМС на 2% составит в 2011 и 2012 гг. по 230 млрд.рублей в год По данным Счетной палаты РФ дефицит финансового обеспечения территориальных программ государственных гарантий (текущее финансирование бесплатной для граждан медицинской помощи) только в 2009 году составил около 385 млрд. рублей и по предварительной оценке в 2010 году ситуация не улучшилась. РИСК: возможно еще более значительное невыполнение социальных обязательств по реализации конституционных прав граждан на бесплатную медицинскую помощь

Перспективы финансовых изменений Увеличение: Неснижаемые страховые взносы на неработающее население (предлагается 5, но надо 10 тыс.руб.) Неснижаемые страховые взносы на неработающее население (предлагается 5, но надо 10 тыс.руб.) Увеличение с 2013 ежегодно этих платежей на 25% до 2015 гг. Увеличение с 2013 ежегодно этих платежей на 25% до 2015 гг.Снижение: Включение в ОМС (без обеспечения) скорой помощи, высоких технологий, федеральных клиник и Национального проекта «Здоровье» Включение в ОМС (без обеспечения) скорой помощи, высоких технологий, федеральных клиник и Национального проекта «Здоровье»

Статья 15.Передача осуществления полномочий РФ субъектам РФ 1. РФ передает субъектам: 1. РФ передает субъектам: 1) лицензирование:а) медорганизаций муниципальной и частной систем здравоохранения (за исключением ВМП); б) фармдеятельности (за исключением деятельности организаций оптовой торговли и аптек федеральных организаций); 1) лицензирование:а) медорганизаций муниципальной и частной систем здравоохранения (за исключением ВМП); б) фармдеятельности (за исключением деятельности организаций оптовой торговли и аптек федеральных организаций); в) оборота наркотических,психотропных средств и прекурсоров; в) оборота наркотических,психотропных средств и прекурсоров; 2) организация обеспечения лекарствами «семи нозологий». 2) организация обеспечения лекарствами «семи нозологий».

Статья 15.Передача осуществления полномочий РФ субъектам РФ 2. Средства на осуществление переданных в соответствии с частью 1 полномочий предусматриваются в виде субвенций из федерального бюджета. 2. Средства на осуществление переданных в соответствии с частью 1 полномочий предусматриваются в виде субвенций из федерального бюджета. 3. Общий объем средств определяется на основании методик, утвержденных Правительством РФ. 3. Общий объем средств определяется на основании методик, утвержденных Правительством РФ. 5. Средства носят целевой характер и не могут быть использованы на другие цели. 5. Средства носят целевой характер и не могут быть использованы на другие цели.

Статья 15.Передача осуществления полномочий РФ субъектам РФ 8. Федеральный регистр лиц, больных гемофилией, муковисцидозом, гипофизарным нанизмом, болезнью Гоше, злокачественными новообразованиями лимфоидной, кроветворной и родственных им тканей, рассеянным склерозом, после трансплантации органов и (или) тканей ведется уполномоченным федеральным органом. 8. Федеральный регистр лиц, больных гемофилией, муковисцидозом, гипофизарным нанизмом, болезнью Гоше, злокачественными новообразованиями лимфоидной, кроветворной и родственных им тканей, рассеянным склерозом, после трансплантации органов и (или) тканей ведется уполномоченным федеральным органом.

Статья 15.Передача осуществления полномочий РФ субъектам РФ 7. федеральный орган власти: 7. федеральный орган власти: 2) издает обязательные для исполнения органами власти субъекта РФ методические указания и инструкции по переданным полномочиям; 2) издает обязательные для исполнения органами власти субъекта РФ методические указания и инструкции по переданным полномочиям; 3) осуществляет согласование назначения на должность (освобождения от должности) руководителей органов исполнительной власти субъектов РФ, осуществляющих переданные полномочия; 3) осуществляет согласование назначения на должность (освобождения от должности) руководителей органов исполнительной власти субъектов РФ, осуществляющих переданные полномочия;

Статья 44.Медпомощь страдающим редкими (орфанными) заболеваниями 1. Редкими (орфанными) являются заболевания, которые имеют распространенность не более 10 на населения. 1. Редкими (орфанными) являются заболевания, которые имеют распространенность не более 10 на населения. 2. Перечень орфанных заболеваний формируется уполномоченным федеральным органом исполнительной власти на основании статданных и размещается на официальном сайте. 2. Перечень орфанных заболеваний формируется уполномоченным федеральным органом исполнительной власти на основании статданных и размещается на официальном сайте. 3. Перечень орфанных заболеваний утверждается Правительством РФ 3. Перечень орфанных заболеваний утверждается Правительством РФ

Статья 83.Финансовое обеспечение оказания медицинской помощи и санаторно-курортной помощи 9. Финансовое обеспечение граждан лекарствами для лечения заболеваний, включенных в Перечень жизнеугрожающих острых и хронических прогрессирующих редких (орфанных) заболеваний, приводящих к сокращению продолжительности жизни гражданина или его инвалидизации (за исключением заболеваний, указанных в пункте 2 части 1 статьи 15), осуществляется за счет средств бюджетов субъектов РФ. 9. Финансовое обеспечение граждан лекарствами для лечения заболеваний, включенных в Перечень жизнеугрожающих острых и хронических прогрессирующих редких (орфанных) заболеваний, приводящих к сокращению продолжительности жизни гражданина или его инвалидизации (за исключением заболеваний, указанных в пункте 2 части 1 статьи 15), осуществляется за счет средств бюджетов субъектов РФ.

С татья 74. Ограничения, налагаемые на мед- и фармработников («медрепы») 1. Медработники и руководители не вправе: 1. Медработники и руководители не вправе: 1) принимать от организаций, занимающихся разработкой, производством и (или) реализацией лекарств, медизделий, или с правами на торговое наименования лекарства, организаций оптовой торговли лекарствами, аптечных организаций подарки, деньги (за исключением вознаграждений по договорам при проведении клинисследований или испытаний, в связи с педагогической и (или) научной деятельностью), в т.ч. на оплату развлечений, отдыха, проезда к месту отдыха, а также принимать участие в развлекательных мероприятиях, за счет средств компаний (представителей); 1) принимать от организаций, занимающихся разработкой, производством и (или) реализацией лекарств, медизделий, или с правами на торговое наименования лекарства, организаций оптовой торговли лекарствами, аптечных организаций подарки, деньги (за исключением вознаграждений по договорам при проведении клинисследований или испытаний, в связи с педагогической и (или) научной деятельностью), в т.ч. на оплату развлечений, отдыха, проезда к месту отдыха, а также принимать участие в развлекательных мероприятиях, за счет средств компаний (представителей);

Статья 74. Ограничения, налагаемые на мед- и фармработников («медрепы») 2) заключать с компанией соглашения о назначении или рекомендации пациентам лекарств, медизделий (за исключением клинических исследований); 2) заключать с компанией соглашения о назначении или рекомендации пациентам лекарств, медизделий (за исключением клинических исследований); 3) получать от компании образцы для вручения пациентам (за исключением клинисследований); 3) получать от компании образцы для вручения пациентам (за исключением клинисследований); 4) предоставлять при назначении курса лечения пациенту недостоверную, неполную или искаженную информацию об используемых лекарствах, медизделиях, в т.ч. скрывать сведения о наличии в обращении аналогичных лекарств и медицинских изделий; 4) предоставлять при назначении курса лечения пациенту недостоверную, неполную или искаженную информацию об используемых лекарствах, медизделиях, в т.ч. скрывать сведения о наличии в обращении аналогичных лекарств и медицинских изделий;

Статья 74. Ограничения, налагаемые на мед- и фармработников («медрепы») 5) не осуществлять прием представителей компаний, за исключением клинисследований и испытаний, участвовать в порядке, установленном администрацией организации, в собраниях медработников и иных мероприятиях, связанных с повышением профуровня медработников или предоставлением информации по побочным действиям; 5) не осуществлять прием представителей компаний, за исключением клинисследований и испытаний, участвовать в порядке, установленном администрацией организации, в собраниях медработников и иных мероприятиях, связанных с повышением профуровня медработников или предоставлением информации по побочным действиям; 6) выписывать лекарства и медизделия на бланках, содержащих информацию рекламного характера, а также на бланках, на которых заранее напечатано наименование лекарства или медизделия. 6) выписывать лекарства и медизделия на бланках, содержащих информацию рекламного характера, а также на бланках, на которых заранее напечатано наименование лекарства или медизделия.

Статья 74. Ограничения, налагаемые на мед- и фармработников («медрепы») 2. Фармработники и руководители организаций: 2. Фармработники и руководители организаций: 1) принимать подарки, денежные средства, в том числе на оплату развлечений, отдыха, а также принимать участие в развлекательных мероприятияхьза счет средств компании; 1) принимать подарки, денежные средства, в том числе на оплату развлечений, отдыха, а также принимать участие в развлекательных мероприятияхьза счет средств компании; 2) получать от компании образцы лекарств, медицинских изделий для вручения населению; 2) получать от компании образцы лекарств, медицинских изделий для вручения населению; 3) заключать с компанией соглашения о предложении населению определенных лекарств и медиизделий; 3) заключать с компанией соглашения о предложении населению определенных лекарств и медиизделий; 4) предоставлять недостоверную, неполную или искаженную информацию об имеющихся в наличии лекарствах, имеющих одинаковое МНН, медицинских изделий, в том числе скрывать информацию о наличии лекарственных препаратов и медицинских изделий, имеющих более низкую цену. 4) предоставлять недостоверную, неполную или искаженную информацию об имеющихся в наличии лекарствах, имеющих одинаковое МНН, медицинских изделий, в том числе скрывать информацию о наличии лекарственных препаратов и медицинских изделий, имеющих более низкую цену.

Статья 75.Урегулирование конфликта интересов при осуществлении мед- и фармдеятельности - 1. Конфликт интересов - ситуация, при которой у мед- или фармработника при осуществлении им профессиональной деятельности возникает личная заинтересованность в получении лично либо через представителя компании материальной выгоды или иного преимущества, которая влияет или может повлиять на надлежащее исполнение им профессиональных обязанностей вследствие противоречия между личной заинтересованностью медицинского или фармацевтического работника и интересами пациента. 1. Конфликт интересов - ситуация, при которой у мед- или фармработника при осуществлении им профессиональной деятельности возникает личная заинтересованность в получении лично либо через представителя компании материальной выгоды или иного преимущества, которая влияет или может повлиять на надлежащее исполнение им профессиональных обязанностей вследствие противоречия между личной заинтересованностью медицинского или фармацевтического работника и интересами пациента. 2. В случае возникновения конфликта интересов работник обязан проинформировать об этом в письменной форме руководителя организации, а индивидуальные предпринимателиуполномоченный федеральный орган исполнительной власти. 2. В случае возникновения конфликта интересов работник обязан проинформировать об этом в письменной форме руководителя организации, а индивидуальные предпринимателиуполномоченный федеральный орган исполнительной власти.

Статья 75.Урегулирование конфликта интересов при осуществлении медицинской и фармацевтической деятельности 3. Руководитель мед- или аптечной организации в семидневный срок обязан в письменной форме уведомить об этом уполномоченный федеральный орган исполнительной власти. 3. Руководитель мед- или аптечной организации в семидневный срок обязан в письменной форме уведомить об этом уполномоченный федеральный орган исполнительной власти. 4. Для урегулирования конфликта интересов уполномоченный федеральный орган образует комиссию по урегулированию конфликта интересов и утверждает положение о ней. 4. Для урегулирования конфликта интересов уполномоченный федеральный орган образует комиссию по урегулированию конфликта интересов и утверждает положение о ней. 5. Состав комиссии должен исключать возможность возникновения конфликта интересов, который мог бы повлиять на принимаемые комиссией решения. 5. Состав комиссии должен исключать возможность возникновения конфликта интересов, который мог бы повлиять на принимаемые комиссией решения.










Описание презентации Социальные проблемы здравоохранения. Одной из главных по слайдам
Одной из главных задач государственной политики в России является обеспечение охраны жизни и здоровья населения, решение которой могло бы способствовать устойчивому социально-экономическому развитию страны. В настоящее время в России существует множество социальных рисков, представляющих угрозу жизни и здоровью населения. Побочные результаты социально-экономических трансформаций, истощение природных ресурсов в результате нерационального использования исключительно с целью извлечения прибыли на фоне увеличения технической оснащенности многих государственно важных объектов, приводят к созданию нарастающей угрозы не только жизни и здоровью населения страны, но и всему человечеству. Мощный мутагенный эффект от радиоактивных излучений, электромагнитных полей, рентгеновского и инфракрасного излучения, других вредных факторов, используемых в промышленности, приводит к разрушению генофонда страны, деградации человека. Социальные риски для человека представляют и последствия духовно-нравственного кризиса. Отсутствие идеологии созидания у современной молодежи, собственная разрушительная жизнедеятельность, отсутствие элементарных медицинских знаний и навыков, умения обеспечить себе безопасный труд и условия жизни чаще всего приводит к катастрофическим последствиям. Вызывает озабоченность структура общества, депопуляция и деградация населения, рост коррупции и преступности. До 0, 5 млн. чел. преимущественно мужского пола гибнут при ДТП, на водоемах, при отравлении алкоголеми наркотиками, при «разборках» , суициде, охране правопорядка, прохождении службы в армии. В результате только 14 млн. мужчин способны создать семью.
Наиболее ощутимые потери населения происходят во время дорожно-транспортных происшествий. По данным ВОЗ, ежегодно в мире в результате ДТП погибают 10 млн. человек, становятся инвалидами от 20 до 50 млн. человек, что приносит огромный социально-экономический ущерб всему человеческому сообществу. По данным Всемирного банка, глобальные экономические потери человечества составляют около 500 млрд. долларов в год. В связи с неблагоприятной экологической обстановкой неуклонно растет уровень заболеваемости среди населения (см. рис.). Наиболее высокая заболеваемость в России с диагнозом, установленным впервые, зарегистрирована в Карелии и Алтайском крае (свыше 1000 случаев на 1000 человек населения), от 800 до 1000 населения – в Архангельской, Тверской, Ленинградской, Мурманской, Архангельской, Оренбургской, Тюменской, Иркутской областях и в Якутии. От 500 до 800 тысяч случаев на 1000 населения зарегистрировано в Смоленской, Брянской, Волгоградской, Астраханской, Саратовской, Свердловской, Челябинской, Томской, Новосибирской, Читинской и Амурской областях, Красноярском и Краснодарском краях, в Бурятии и Тыве. Самая низкая заболеваемость (до 500 случаев на 1000 населения) зарегистрирована в Ханты-Мансийском АО (Югра), Ямало-Ненецком, Таймырском и Эвенкийском автономных округах.
Заболеваемость на 1000 человек населения по регионам России (зарегистрировано больных с диагнозом, установленным впервые в 2006 году) Наблюдается явный рост психиатрической патологии в России. У 20 % населения отмечаются психические отклонения. Отмечается резкое увеличение численности детей, родившихся больными или заболевших в период новорожденности. За период с 2000 года до 2006 года этот показатель достиг 40 % от общего числа детей, родившихся живыми. В России 14 млн. инвалидов, в том числе 523 тысяч детей. Это говорит о низком уровне качества медицинской помощи и социальной реабилитации в стране. Эффективность реабилитации инвалидов по нашей стране составляет от 3 до 6, 5 %, а в США – от 15 до 20 %. При этом система здравоохранения, лекарственного и медицинского обслуживания работает недостаточно эффективно. Главной причиной малой эффективности системы охраны здоровья населения является недофинансирование со стороны государства этой отрасли. Так, в США и других развитых странах финансирование системы здравоохранения считается задачей государства и составляет 15% и выше от ВВП. В России система здравоохранения финансируется по остаточному принципу, статьи расхода средств урезаются и преимущественно снабжаются промышленные и военно-промышленные отрасли. При этом на здравоохранение планируется всего 2, 5 -3% от ВВП, что никак несовместимо со сложившейся демографической ситуацией в стране. Направленные целевым порядком средства не всегда используются по назначению, в результате чего население вынуждено обращаться в частные клиники, которые чаще всего не по карману большей части населения России. С целью урегулирования данной ситуации в 2007 году было выделено 328, 2 млрд. рублей для внедрения базовой программы обязательного медицинского страхования . При этом система ОМС практически не работает. Страдает сама система организации медицинской помощи населению. В настоящее время медицинская помощь в России оказывается по следующим уровням: поликлиническому, скорой помощи и стационарной помощи. Амбулаторно-поликлиническая помощь осуществляется в 9620 учреждениях, в том числе 833 стоматологических поликлиниках. Учитывая огромные российские территории, это количество ничтожно мало. При этом каждая поликлиника укомплектована участковыми врачами и мед. сестрами в среднем лишь на 30 %. Низкая заработная плата и огромная загруженность врачей (до 1500 -4000 тысяч человек на одного участкового врача) приводит к снижению эффективности лечебного процесса и перегруженности поликлиник. О санитарно-просветительской ипрофилактической работе даже не упоминается. Стоматологическая помощь сейчас практически недоступна населению. Цены на стоматологическую помощь необоснованно высоки и в 3 -5 раз превышают свою себестоимость. В итоге стоматологические клиники пустуют, так как население предпочитает не обращаться туда за помощью и посещает стоматолога только лишь в экстренных случаях.
Скорая медицинская помощь осуществляется около 3268 станциями. Они недостаточно оснащены реанимобилями и медикаментами и абсолютно не защищены от посягательств криминальных структур. В результате огромного количества пробок на дороге «Скорая помощь» не может в нужный момент добраться по вызову, и больной нередко умирает, либо его дальнейшее лечение осложняется. Около 1, 8 млн. человек ежегодно умирают из-за задержки поступления в стационар более чем на 24 часа. Бригады скорой помощи недостаточно укомплектованы квалифицированными кадрами, отсутствует единая система связи между различными станциями скорой помощи . В связи с этим необходимо обеспечить дежурства 2 -3 автомобилей скорой помощи на каждый микрорайон, чтобы скорость оказания мед. помощи не зависела от состояния дорог и «пробок» . Страдает система охраны материнства и детства. Несмотря на внедряемые повсеместно правительственные программы, стимулирующие рождаемость, перинатальная служба в России в настоящее время малоэффективна. Отмечается низкий уровень здоровья беременных женщин, 80 % беременных имеют сопутствующую патологию: анемию, сердечно-сосудистые заболевания, заболевания почек, отеки и протеинурию, сахарный диабет и т. д. В результате всего лишь 24, 6 % родов протекают нормально. В основном роды патологические, в результате которых 30 % детей рождаются больными или заболевают в первые дни жизни. Малоэффективна и система профилактики инфекционных заболеваний у детей. В настоящее время в России так называемый обязательный «календарь прививок» включает в себя 10 -15 обязательных прививок. В странах Европы количество обязательных профилактических прививок детям достигло 150 и более. Не решен вопрос с производством российских продуктов детского питания, диетического детского питания для детей с фенилкетонурией и различного вида ферментопатиями, крайне беден ассортимент детского питания, не предусмотрено его производство в России.
Таким образом, обеспечение охраны жизни и здоровья населения, формирование здорового образа жизни следует осуществлять по следующим направлениям: ·В области обеспечения безопасности жизни и здоровья населения необходимо продолжить разработку системы охраны и улучшения окружающей среды; создание обеспечение доступа населения кежедневному мониторингу по состоянию окружающей среды. ·В области обеспечения охраны здоровья и высокого качества медицинского обслуживания населения необходимо увеличить финансирование здравоохранения, медицинского обслуживания и социальной сферы до 15 % ВВП; развивать стратегии по улучшению качества услуг здравоохранения, снижению преждевременной, особенно предотвратимой смертности, сокращению заболеваемости. ·В области охраны материнства и детства в связи с ростом числа сопутствующей патологии во время беременности и родов увеличить срок дородового декретного отпуска и оформлять его с 16 недель, помещая беременную на дневной стационар, создавая «инкубатор» для выхаживания беременных с целью профилактики патологии в родах, прохождения школы матерей и лечения. ·В области формирования идеологии здорового образа жизни среди населения целесообразно обязательное внедрение здоровьесберегающих педагогических технологий и медико-гигиенических дисциплин в учреждениях дошкольного, среднего и высшего образования с целью воспитания культуры здоровья и здорового образа жизни у детей, подростков и молодежи, повсеместное введение антиалкогольных и антиникотиновых проектов в школах, колледжах и вузах, на производстве, борьба с наркотиками и введение системы штрафов при употреблении алкоголя и курении в общественных местах; создание работодателями мотивации к здоровому образу жизни.